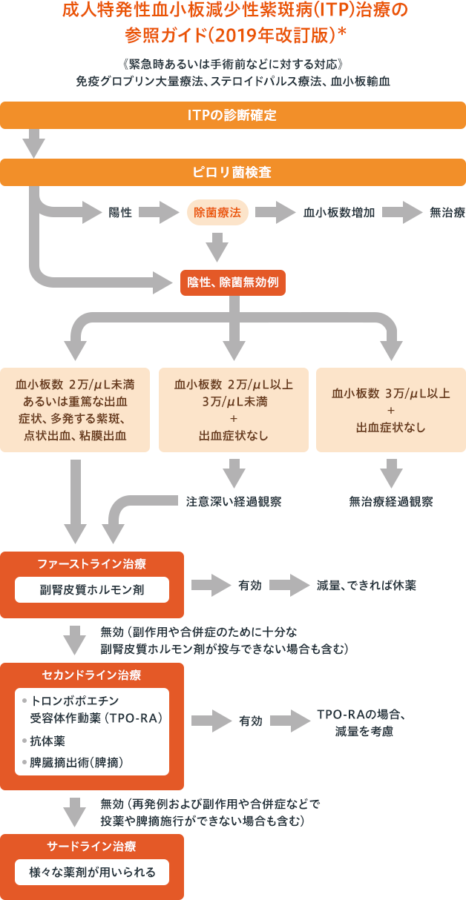
過 血小板症とも呼ばれる血小板 増加 症は、血液 1 マイクロリットル (μL) あたりの血小板元素の数が増加した場合の 血小板 数の量的変化を定義するために使用される用語です。

反応性または原発性病因(骨髄増殖性疾患から生じる本態性とも呼ばれます)がある場合があります。通常は無症状ですが、特に二次反応によって引き起こされる場合は、 血栓症 の素因となる可能性があります。
血小板増加症の誘発因子は次のとおりです。
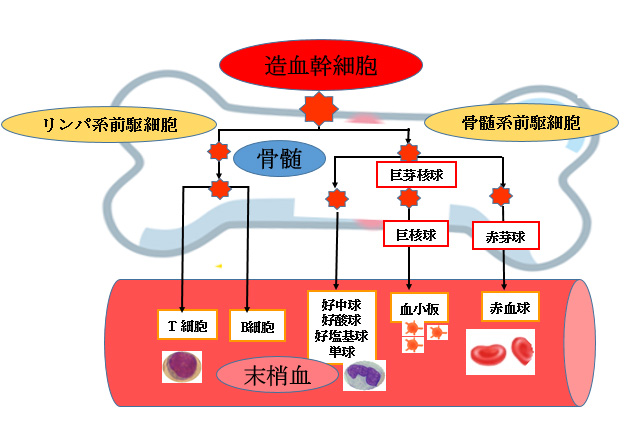
- 原発性血小板増加症:骨髄における新生物の増殖によって引き起こされます。例: 骨髄線維症、血小板 白血病 、巨核芽球性白血病。
- 二次性(反応性)血小板増加症:骨髄の刺激によって引き起こされます。例:再生性貧血、鉄欠乏性貧血、内分泌疾患( 糖尿病 、副腎皮質機能亢進症、甲状腺機能低下症)、敗血症または無菌性炎症、新生物、コルチコステロイド療法、免疫介在性血小板減少症または抗腫瘍化学療法によって引き起こされる血小板減少症からの回復。二次性血小板増加症の 2 番目のタイプは、興奮、運動、ストレス、骨折や軟組織の外傷、脾臓摘出後の場合など、脾臓のクリアランスの減少によって引き起こされます。
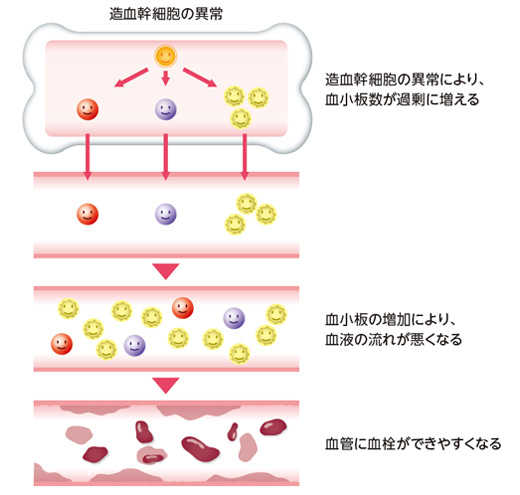
人間の正常な血小板数は、1 mm 3 あたり 150,000 ~ 450,000 の範囲内にあります。これらの制限はパーセンタイルによって設定され、値がこの範囲に含まれていない場合でも、必ずしも条件があることを意味するわけではありません。ただし、カウントが 750,000 を超える (特に 1,000,000 を超える) 場合は、そのような発生について徹底的な調査を行うのに十分深刻であると考えられます。
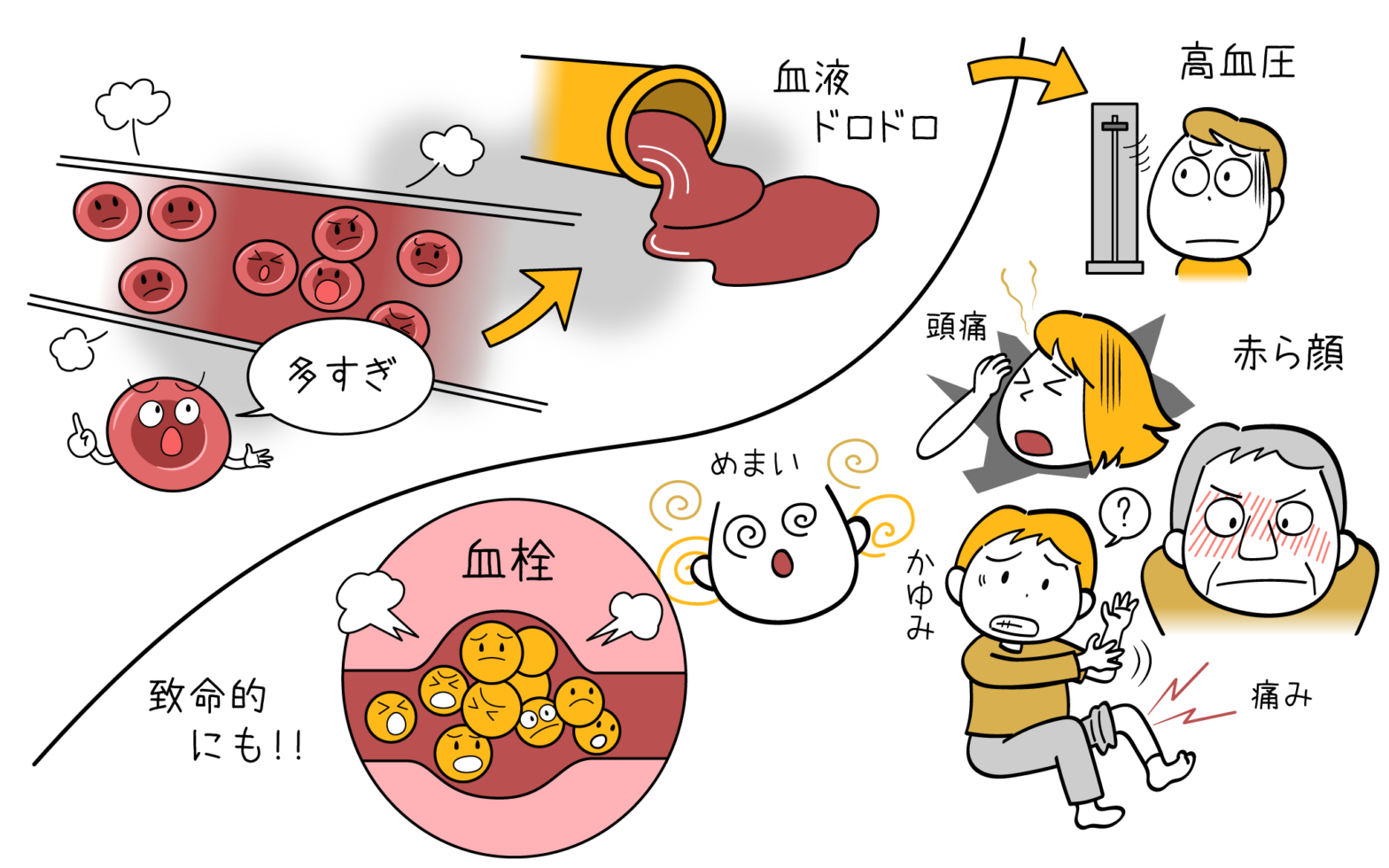
すでに強調したように、血小板数が高いことは必ずしも臨床上の問題が存在することを意味するわけではありません。ただし、この状態が二次的なプロセスの結果ではないことを確認するには、詳細な記録を実行する必要があります。
血小板減少症の患者は、吐き気、吐き気、嘔吐、空間認識の喪失(迷路炎)、四肢のうずきを経験することがあります。少数の患者が、四肢の灼熱感や発赤などの紅斑痛の症状を報告します。
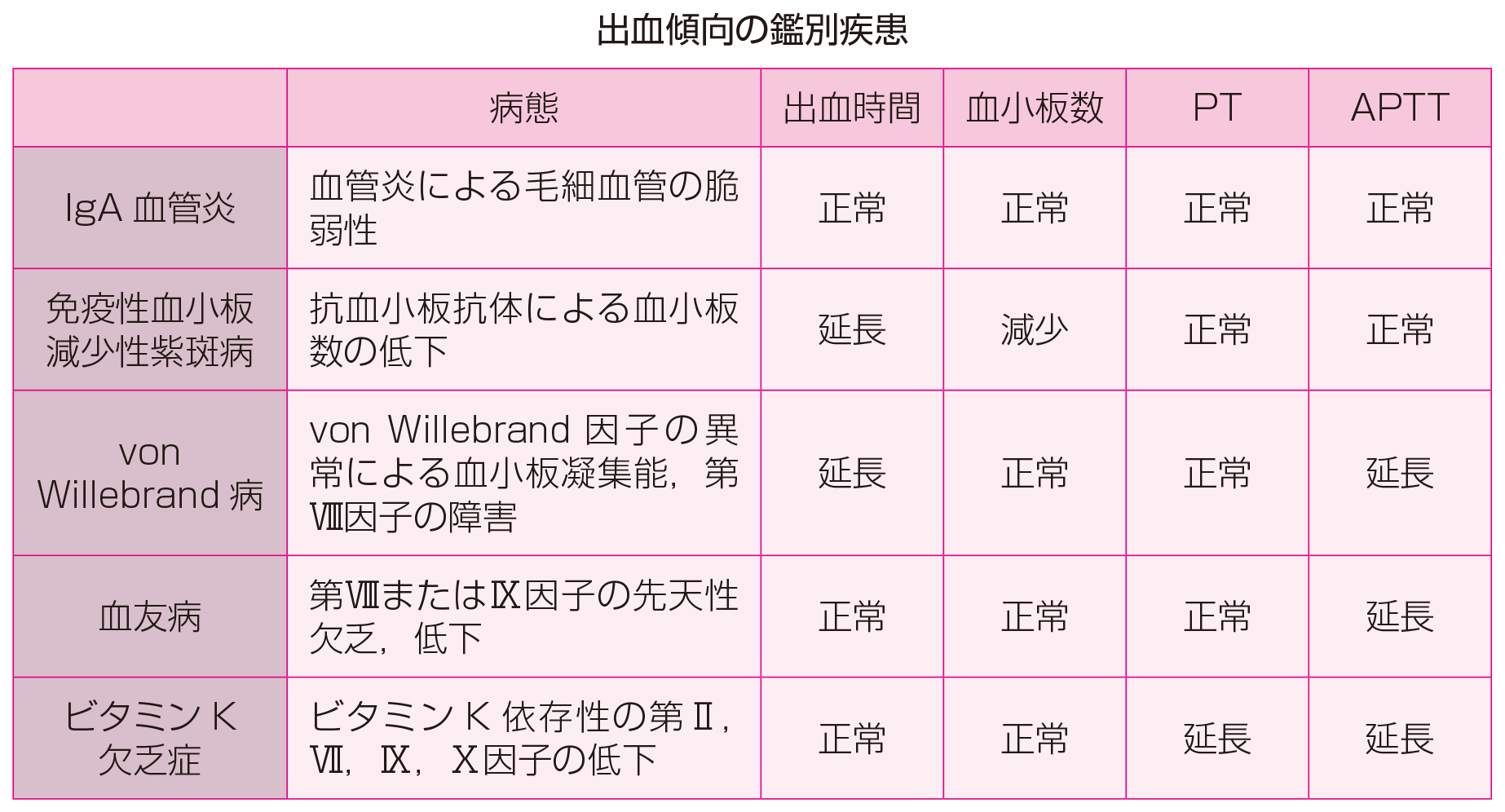
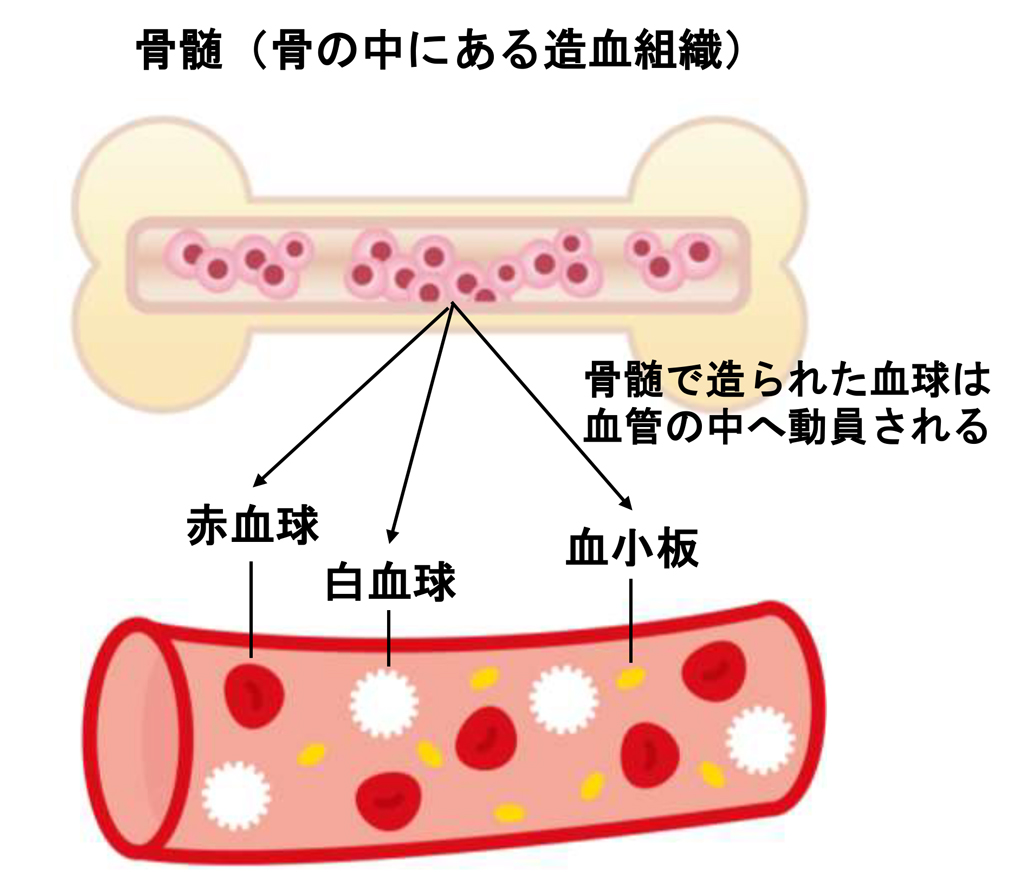
診断は 血球計算 によって行われますが、肝酵素、腎機能、赤血球沈降速度などの他の臨床検査も含まれる場合があります。高血小板数の原因を特定することが難しい場合は、 骨髄生検(脊髄造影) を実行して、高血小板数の原因が反応性によるものなのか原発性によるものなのかを確認します。

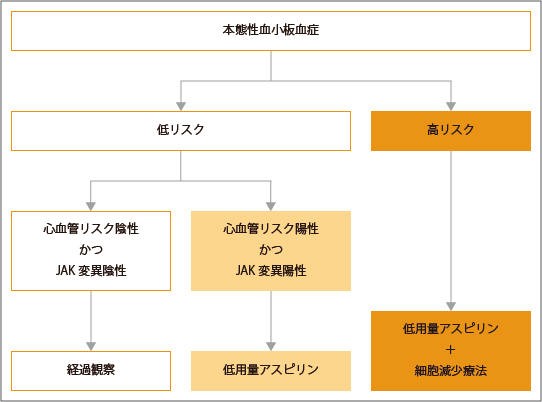
反応性血小板増加症の治療は通常は行われません。ただし、高血圧、脾臓の問題、心不全、腎不全などの病気の可能性には注意が必要です。
原発性血小板増加症で血小板数が 750,000 を超える場合は、 アスピリン が使用されますが、これは低用量で投与すると明らかに保護的な役割を果たします。より極端なレベルは、細胞減少剤(血小板数を減らす)であるヒドロキシ尿素で治療されます。もう一つの新薬であるアナグレリドが原発性血小板増加症の治療に使用されています。しかし、最近の研究では、後者の方がヒドロキシ尿素よりも有意に効果的ではないことが示されています。
ギャラリー